Les condylomes communément appelés “crêtes de coq” ou verrues génitales sont une des maladies sexuellement transmissibles (MST) les plus fréquentes. Longtemps considérés comme désagréables mais totalement inoffensifs, on sait maintenant que certains condylomes peuvent présenter un danger.
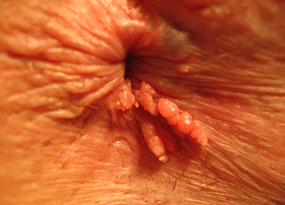
Condylomes
Qu’est ce qu’un condylome ?
Les condylomes sont des excroissances indolores ressemblant à des verrues, touchant la peau ou les muqueuses des régions anales ou génitales (vulve, vagin, col utérin, testicules, verge) et plus rarement la cavité buccale. Ils sont parfois invisibles à l’oeil nu et sont dus à des virus appartenant au groupe des Papillomavirus (Human Papilloma Virus : HPV). Les types de HPV entraînant des verrues sur les mains et les pieds ne se transmettent pas aux organes génitaux. Les lésions sont bénignes dans la très grande majorité des cas, cependant, non traitées, certaines peuvent devenir précancéreuses et parfois, dégénérer en cancer.
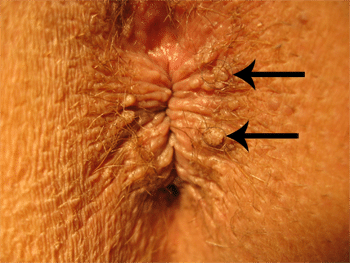
Condylomes
Causes et facteurs de risques
La maladie, très contagieuse, se transmet généralement par contact sexuel direct (peau à peau, muqueuse à muqueuse) avec ou sans pénétration. La contamination par des objets ou vêtements contaminés est possible mais rare. La probabilité de contracter le virus est majorée en cas de partenaires multiples, vagabondage sexuel, prostitution, non utilisation de préservatif. Beaucoup de personnes sont infectées mais la plupart n’ont aucun symptôme apparent. L’humidité (piscine…) semble favoriser la contagion. Pendant la grossesse, la taille et le nombre de condylomes augmentent souvent et régressent spontanément après l’accouchement. La transmission mère – enfant lors de l’accouchement est possible mais rare. La transmission de l’infection dépend de l’efficacité des défenses immunitaires, c’est pourquoi il arrive parfois qu’un seul des partenaires sexuels seulement soit atteint. Certaines maladies immunodépressives (HIV…) ou certains traitements immunosuppresseurs favorisent donc la maladie et augmentent la probabilité de développer un cancer). La période d’incubation est généralement de 1 à 6 mois mais elle peut durer des années ! Une contamination dans le passé est donc possible…votre partenaire actuel peut ne pas être responsable !
Consultation médicale
Les condylomes inapparents sont souvent découverts lors d’un frottis de contrôle comprenant le test de Pap. Votre médecin effectuera également un examen clinique et pourra éventuellement prescrire des sérologies de dépistage (syphilis, VIH…). Le(s) partenaire(s) d’une personne contaminée doivent consulter également. Sachez qu’il existe maintenant un nouveau vaccin préventif efficace contre certains des HPV responsables des condylomes, destiné aux filles et femmes âgées de 9 à 26 ans, après avis médical. Ce vaccin ne soignera pas les maladies provoquées par les différents HPV: son but est de protéger vous (ou votre fille) avant contamination. Etre vacciné ne protège pas à 100%, il est donc important de consulter son médecin, de faire des frottis de dépistage régulièrement et d’apprendre à sa fille à faire de même.
Traitement
Le traitement des condylomes est souvent long mais vient généralement à bout des lésions. Tous les partenaires sexuels atteints doivent être traités. Une guérison spontanée est tout à fait possible. Les récidives étant malheureusement fréquentes, une surveillance prolongée est nécessaire. Évitez les contacts sexuels pendant le traitement. Signalez à votre Médecin si vous êtes enceinte ou pensez l’être. Attention, pas d’automédication ! Les produits utilisés pour le traitement des verrues des pieds ou des mains ne sont pas adaptés !
Recommandations concernant les condylomes génitaux
Consultez si vous constatez la présence d’excroissance sur ou autour de votre appareil génital ou anal, si votre partenaire est porteur d’un papillomavirus ou de condylomes. Les préservatifs diminuent le risque de contamination mais n’empêchent pas le risque de transmission par contact cutané ou cutanéo-muqueux sans pénétration. Les spermicides seuls ne protègent pas contre ce virus.
Dr Paul Dieterling